안전한 마취관리를 위한 국내 마취통증의학과 전문의 인력 현황 및 장래 공급량 예측
Current supply and future workforce projections of anesthesiologists for safe anesthetic care of the Korean population
Article information
Abstract
Background:
Recently, current or potential shortage and regional imbalance of anesthesiologists have become controversial issues due to political reasons. Thus, we examined the occurrence of current shortage of anesthesiologists in non-capital areas and forecasted the supply of anesthesiologists in the target period between 2020 and 2025.
Methods:
In November 2015, membership data including the type of anesthesia service, age, and regional distribution of the Korean Society of Anesthesiologists (accounting for 73.7% of all anesthesiologists) was renewed. Excepting unidentified members (n = 231), previous data from the 2007 survey were used for analysis. Future workforce projections were determined by adding the number of new anesthesiologists minus the predicted number of anesthesiologists who will retire or die in the targeted period.
Results:
In 2015, the cumulative number of anesthesiologists was 4,826. The available anesthesiologists in our country numbered 4,515. Of these, 2,675 anesthesiologists (59.2%) have provided surgical anesthesia services with centralization of the capital region (58.1%). The number of the available anesthesiologists in our country were expected to be 4,585 and 5,478 in 2020 and 2025, respectively.
Conclusions:
The regional distribution of anesthesia services reported by the Health Insurance Report indicated a current centralization of anesthesiologists in the capital region, as a result of anesthesia demand concentration in this area. The age composition of current anesthesiologists as well as the numeric trends of trainees acquiring professional license indicated a stable supply of anesthesiologists over the next 10 years.
서론
적정 수준의 의료인력의 확보는 국가 의료정책의 중요한 기본 책무 중 하나이다. 의사 수의 과잉 공급은 의료인력 양성에 드는 불필요한 투자재원 낭비와 의료의 품질 저하뿐만 아니라 과잉 경쟁 및 유인 수요(induced demand)에 따른 국민 의료비 상승으로 이어진다[1].1) 이와 반대로 의사 부족은 의료 서비스 접근성을 제한하여 국민 건강의 심각한 위협 요소로 작용하게 된다. 이는 다양한 분야의 시술과 수술 시 마취를 담당하는 마취통증의학과 전문의 수급정책에도 동일하게 적용될 것이다. 특히 전문의 인력의 경우 그 양성과 배출에 10년 이상의 교육시간이 소요되는 바, 중장기적인 마취통증의학과 전문의 수급 현황을 예측하여 적정 공급을 유도하는 것은 마취 분야의 질적 수준 확보, 적정의료비 유지, 및 국민 안전을 위한 필수적 요소이다.
특히 최근 일부에서 의료법 상 무면허의료행위에 해당되는 마취전문간호사의 마취행위 허용의 합법화 추진의 근거로 마취통증의학과 전문의 인력의 절대적 부족과 수도권의 상대적 집중을 주장하는바[2,3], 저자들은 최근 실시한 대한마취통증의학회 차원의 전국적인 회원실태조사를 근거로 현재의 전문의 근무형태 및 지역배치 상황을 알아보고, 유입유출법(method of in-and-out moves)과 인구학적 방법(demographic method)에 근거한 기초추계방법(baseline projection method)을 사용하여 향후 2020년과 2025년의 전문의 공급상황을 예측하였다.
대상 및 방법
2007년 3월에 실시한 대한마취통증의학회 회원실태조사 기존 자료에 2015년 11월에 전국 92개 수련병원에 ‘마취통증의학과 전문의 근무/개업 현황 정보 수집’에 관한 협조 공문을 보내 확보된 각 수련병원 마취통증의학과 교실원들의 최근 자료를 추가 반영하여 조사 분석하였다. 본 보고서의 인력현황 조사기준일은 2015년 11월 25일이었다.
현재까지 배출된 마취통증의학과 전문의 4,824명 중에 2015년 11월 조사를 통해 추가로 3,516명(73.7%)의 정보가 갱신되었다. 하지만 이번 추가 조사를 통해서도 231명의 회원정보는 여전히 파악하지 못하였다. 근무형태에 대한 분석은 회원정보 미파악자 231명과 사망 회원(70명) 및 해외이주 회원(8명)을 합산한 총 309명을 제외한 4,515명을 그 대상으로 하였다.
마취통증의학과 전문의의 근무형태를 통증개원, 기타 과목 개원 및 봉직, 수술마취, 보건소/요양병원, 공중보건의/군의관, 휴직 또는 은퇴, 기타로 분류하였다. ‘수술마취(surgical anesthesia)’의 경우 근무 병의원의 규모에 따라 종합병원(100병상 이상)/대학병원, 병원(30–99병상)/의원, 출장마취(프리랜서마취)로 다시 분류하였다. 출장마취의 경우, 학회 회원정보의 불완전성으로 ‘순수마취과협회’의 도움을 받아 추가교정을 하였다.
지역별 구분은 한국표준행정구역분류에 의거하되, 세종자치시의 자료는 분석의 편의를 위해 충청남도에 포함시켰다. 본 연구의 주요 목적 중 하나인 현재 지역별 수술마취의 적정인력에 대한 분석을 위해 지역별 배치 현황 분석에는 수술마취 담당 인력만을 포함시켰다. 또한 수술마취의 경우 전문의 지도 감독 하에 마취통증의학과 전공의에 의해 실시되는 경우가 많으므로 전공의 역시 지역별 현황 분석 자료에 포함시켰다. 지역별 마취담당 인력의 적정성을 평가하기 위해 연세대학교 보건연구원의 연구 보고서에서[4]2) 제시된 2013년 건강보험심사평가원 요양급여비용 청구자료의 국내 마취 건 수의 지역별 현황을 참조하였다.
마취통증의학과 전문의 공급추계는 현재인력공급(current supply), 장래인력증가(future increments), 장래인력손실(projected loss)의 세 가지 공급요소에 의하여 결정된다.3,,4) 이 중 향후 마취통증의학과 전문의의 장래인력증가 분석(목표연도 2020년과 2025년)에는 전공의 정원책정 기본방안(보건복지부, 2012. 10. 18. 고시)에 따른 전공의 정원계획과 최근 3년간의 평균 ‘정원 대비 전공의 확보 및 최종 수료의 합산율’ 93.6%를 반영하였으며, 추가적으로 2011–2015년의 최근 5년간 전문의 시험 평균 합격률 95.8%을 반영하였다.
공급상황의 예측기간을 5년과 10년 후로 설정한 근거는 전문의 인력 양성에 최소 10년 이상의 시간이 필요하다는 사실에 기초하였고 이를 바탕으로 적정공급량을 정책적으로 수정할 시간을 확보할 수 있다는 점을 고려하였다. 아울러 예측시점이 길어질수록 예측의 정확성이 떨어지는 점을 고려하였다.
마취통증의학과 전문의의 장래인력손실에는 아래의 계산식에 근거하여 예측하되 해외이주 전문의 수는 고려하지 않았다.
손실 마취통증의학과 전문의 수 = (사망 + 해외이주 + 은퇴) 마취통증의학과 전문의 수
사망 및 은퇴에 따른 손실 전문의 수를 예측하기 위해 60세를 현직으로부터의 은퇴시점으로 가정하고, 2013년 통계청의 사회통계국 인구동향과에서 발간한 사망원인통계자료에[5] 의거하여 20–59세의 평균사망률 0.68%을 적용하여 현재 마취통증의학과 전문의 연령구성체계를 분석하여 반영하였다.
결과
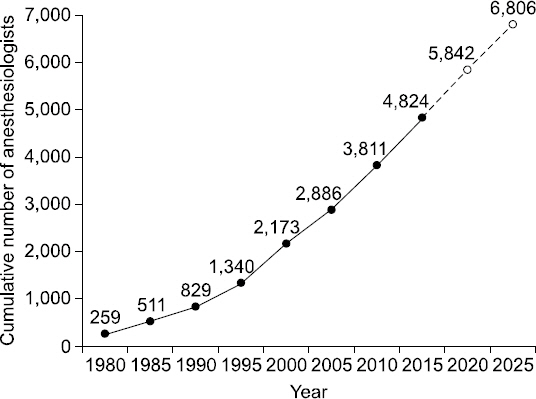
전체 마취통증의학과 전문의 수는 1980년에는 불과 259명이었지만, 2003년 이후 대폭 늘어난 신규 전문의 배출로 인하여(Fig. 1) 현재 누적 전문의 수는 4,824명이었다. 향후 2020년에는 누적 전문의 수가 5,777명으로 예측되고, 2025년에는 그 수가 6,679명으로 예측되어 2000년에 비해서는 3.1배, 현재에 비해서는 1.4배가 늘어나게 된다(Fig. 2).
현재까지 배출된 마취통증의학과 전문의 4,824명을 연령대 별로 분류하면, 60대 이상의 전문의가 전체의 9.8%를 차지하고 30–50대가 전체의 81.4%에 해당하였다(Table 1). 사망, 해외이주, 미파악 전문의 309명을 제외한 총 4,515명의 국내 활동 전문의 인력들의 근무형태에 따른 분류는 Table 2에 제시하였다. 수술마취를 전담 또는 부분 참여하는 전문의 인력은 2,675명으로 국내 활동 전문의의 59.2%에 해당되었으며, 통증클리닉 개원은 총 671명으로 전체의 14.9%이었다.
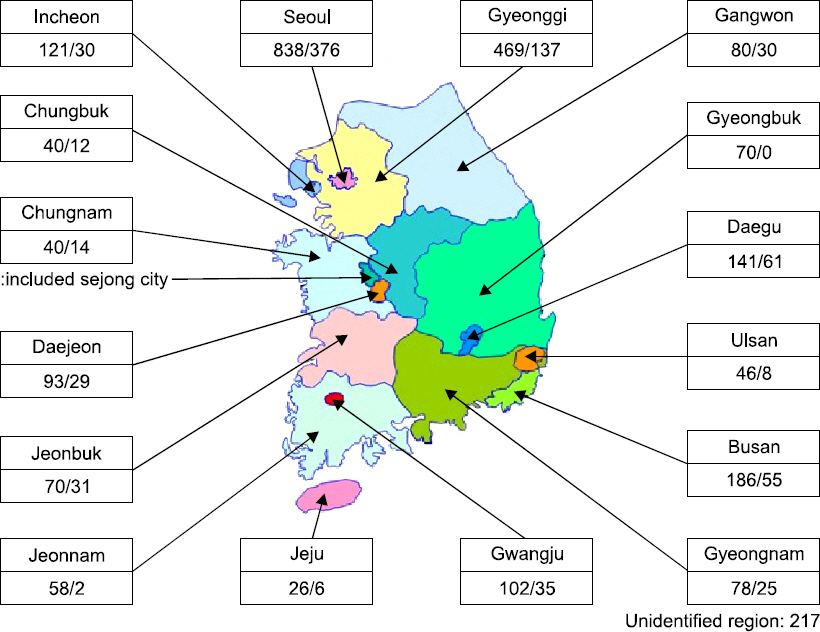
Fig. 3에 제시된 수술마취 담당 전문의의 지역별 근무 현황을 보면, 수도권이 1,428명으로 지역 미파악 전문의 217명을 제외한 전문의 2,458명 중 58.1%를 차지하였다. 2015년 11월 기준으로 전체 전공의 인력 역시 63.8% (543/851)가 수도권에서 근무하고 있었다.
Distribution of numbers of anesthesiologists/anesthesia residents providing surgical anesthesia in 2015.
2013년 건강보험심사평가원 요양급여비용 청구자료에 의하면[4], 전체 마취 건 수 역시 수도권이 53.9%를 차지하고 있어 마취 요구량 역시 수도권 집중 현상을 보이고 있었다(Table 3). 마취 종류별로는 기관내삽관을 이용한 전신마취(마취코드 L1211)가 가장 많이 시행된 것으로 파악되었으며, 전국적으로 1,059,782건으로 전체 마취 건 수(1,930,492건)의 54.9%를 차지하고 있었다. 그 다음 빈도로 척추마취(23.2%, 447,577건), 경막외마취(8.9%, 171,282건)가 차지하고 있었다.
전공의 정원, 정원 대비 충원율, 수료율, 전문의 시험 합격률을 종합적으로 반영한 예측에 의하면, 마취통증의학과 전문의 인력의 장래인력증가량은 2015년 11월 대비 2020년에는 953명, 2025년에는 1,855명이었다.
현 전문의 인력의 연령구조체계를 이용하여 향후 사망 및 은퇴 마취통증의학과 전문의 수를 합산한 손실 전문의 수를 반영한 결과, 현 전문의 인력 중 2020년의 국내 활동 전문의 인력은 3,632명이었다. 여기에 향후 5년간 신규 공급되는 전문의 수인 953명을 합산한 수가 2020년의 국내 활동 전문의 인력이 되며 그 수는 4,585명이 되었다. 동일한 방식으로 계산하면 2025년의 경우 국내 활동 전문의 인력은 5,478명으로 예측되었다.
고찰
의료서비스를 제공하는 의료 인력자원은 국민의 건강권을 확보한다는 측면에서 매우 중요할 뿐 아니라 그 양성과정에도 많은 시간과 투자재원이 요구되기 때문에 장기적인 육성대책이 필요하다. 대표적 고위험 의료영역인 마취 분야 역시 양질의 의료인력의 수는 마취서비스 공급의 주요 결정요인이기 때문에 적절한 마취통증의학과 전문의 인력 수준의 확보 유지가 무엇보다도 중요하다.
그러나 이해 관계자들에 따라 적절한 의사 공급량은 이견을 보이게 된다. 즉 적절한 공급은 수요자의 관점에서는 사회적으로 받아들여질 수 있는 최소 비용의 치료를 제공할 수 있는 것을 말하며, 의사의 관점에서는 환자를 치료하기 위해 발생하는 추가적인 경쟁이 없이, 환자에게 적절한 질의 치료를 충분히 제공할 수 있는 것을 의미한다[5]. 따라서 수요에 부합하는 적절 마취통증의학과 전문의 수가 어느 정도인지를 일률적으로 말하기는 힘들며, 이를 계량적으로 추계하기는 더욱 어렵다.
이에 본 논문에서는 현재 국내 마취통증의학과 전문의의 근무형태, 연령구조체계, 지역적 배분 상황을 알아보고, 추가적으로 2020년과 2025년의 국내 가용 전문의 수를 예측하는 공급량 위주의 예측 분석을 주로 하였다. 다만 일부에서 마취통증의학과 전문의 인력의 부족을 주장하는 근거로 전체적인 공급량의 부족뿐만 아니라 지역별 불균형을 주로 지적하는 바[2,3], 이 문제에 대한 판단 근거로서 2013년도 건강보험심사평가원 요양급여비용 청구자료를[4] 이용하여 지역별 마취 건 수를 추가적으로 분석하였다.
마취통증의학과 전문의의 전체 공급량의 현황과 예측
2014년 12월말 현재 보건복지부에 등록된 전문의 수는 85,501명으로 마취통증의학과 전문의는 전체 전문의 수의 5.4%를 차지한다.5) 이는 내과(17.7%), 외과(7.9%), 산부인과(7.9%), 가정의학과(7.7%), 소아청소년과(7.5%), 정형외과(7.2%)에 이어 7위에 해당하여 양적인 면에서 상위 전문과목에 속할 뿐 아니라, 최근 3년간(2013–2015년) 전공의 신규 충원 수가 전체 4위를 지속적으로 유지하는 바 해당 순위는 앞으로 더욱 상승할 가능성이 크다.
사망, 해외이주, 미확인 전문의를 제외한 총 4,362명의 마취통증의학과 전문의를 기준으로 할 경우, 마취통증의학과는 60대 이상의 전문의가 전체의 9.8%를 차지하였다. 이는 대한의사협회에 신고된 26개 전문과목 전체 전문의 회원 76,328명(군진회원 제외)의 60대 이상 비율인 15.1%보다 상당히 적으며, 회원 수 상위 3개 과의 60대 이상 비율들(내과, 11.8%; 외과, 24.0%; 산부인과, 25.3%)과 비교해도 비교적 왕성한 활동력을 보이는 연령대가 많은 중장기적으로 안정적인 연령구조를 가진 전문과목임을 알 수 있다.
본 연구에서 향후 10년 간의 마취통증의학과 전문의 공급량을 예측하기 위해서 유입유출법과 인구학적 방법에 근거한 기초추계방법을 사용하였다. 기초추계방법에서는 현재의 인력체계를 변화시키지 않는다는 가정 하에 장래의 인력을 추정하며, 유입유출법은 의사 인력의 공급을 현재의 인력에서 신규인력(국내 신규면허취득자, 해외유입)을 더하고, 장래인력손실(사망, 은퇴, 해외이주)을 차감하는 방식으로 공급을 추계하게 된다. 특히 정량적 추계방법 중에 적용 가능한 자료가 있다면 인구학적 방법의 추가적용이 더욱 좋은 결과를 얻는 것으로 권장되고 있다.6) 인구학적 방법은 공급추계 출발연도의 의사 총 수와 이들의 연령구조, 및 출발연도와 목표연도 간의 신규 증가 및 손실의 연령구조에 대한 정보를 이용하여 추정하게 된다. 그 결과 2020년과 2025년의 마취통증의학과 국내 할동 전문의 인력은 대략 4,585명과 5,478명으로 예측되었다.
장래의 해당 공급량들이 적절한지에 대한 논의를 시작하기 전에 현재의 공급량이 마취수요 대비 적절한지에 대한 판단이 선행되어야 할 것이다. 2006년의 오영호의 연구에 의하면, OECD (Organization for Economic Co-operation and Development, 경제협력개발기구) 6개국의 정보를 이용한 패널 분석을 통해 2015년에 국내 마취통증의학과 전문의 필요인력을 최소 5,196명에서 최대 5,614명으로 예상하였다. 그러나 2015년 현재 총 4,515명의 국내 활동 전문의 인력의 1/5이 추가 필요하다는 예측에 보건정책 관계자 누구라도 동의하기는 쉽지 않을 것이다. 가장 많이 시행되는 마취 종류인 ‘기관내삽관을 이용한 전신마취’의 경우 2013년 기준으로 파악된 자료에 의하면[4] 97.5%가 마취통증의학과 전문의에 의해 안정적으로 소화되고 있는 현실(특히 국내 활동 마취통증의학과 전문의 중 59.2%만이 수술마취를 담당하고 있음에도 불구하고)을 보더라도 해당 분석에 심각한 오류가 있음을 알 수 있다. 이는 해당 연구에서 외국 6개국의 일인당 GDP (Gross Domestic Product, 국내총생산), 인구 1,000명 당 의사 수, 65세 이상 인구 수, 마취통증의학과 전문의 수의 극히 제한된 정보만을 이용하여 외국과 지리적 환경, 의료이용 양상, 및 의료인 근무형태가 많이 다른 국내 현실과 비교 분석하면서 발생한 오류로 추정된다.
마취통증의학과의 경우 진료지원과목이라는 이유로 현재의 의료이용량을 정확히 추계할 수 없다고 생각하여 기존 연구들에서는 현재 의료이용량을 기준으로 미래의 수요를 추계하는 방법을 적용하지 않는 경향이 있었다. 그러나 마취통증의학과 전문의 수요 추계에 보다 현실적인 분석은 마취서비스 이용량인 마취가 필요한 수술 건 수를 수요로 인식하여 분석하는 것이다. 물론 미용성형술을 포함한 비급여 수술과 포괄수가제도를 적용 받는 수술에서의 마취 건 수를 정확하게 집계하기 어려운 국내적 한계점도 있지만, 향후 마취 수요 추계 분석 연구에는 현 시점의 건강보험심사평가원 자료에서 추출된 총 마취 실시 건 수에 노령인구 증가에 따른 마취서비스 수요 증가 등을 반영한 예측 분석이 필요하리라 판단된다. 이를 통해 보다 정확한 국내의 적정 마취통증의학과 전문의 인력 공급 방향을 결정할 수 있을 것이다.
마취통증의학과 전문의의 지역별 배분 현황
적정 의사 공급을 위해서는 적시적소에 필요한 지식과 기술을 겸비한 의사 수를 파악하는 것이 선결되어야 하며, 공급의 적절함에는 지역별 배분 상황을 반드시 고려하여야 한다. 본 연구의 수술마취 담당 전문의의 지역별 근무 현황을 보면, 수도권이 1,428명으로 지역 미파악 전문의 217명을 제외한 전문의 2,458명 중 58.1%를 차지하여 마취통증의학과 전문의 인력의 수도권 집중 현상이 관찰되었다. 이 수치는 대한의사협회의 2014년도 전국회원실태조사보고서에서 제시된 전체 26개 전문과목 전문의의 수도권 분포율인 53.7%과 유사하였다.
그러나 2013년 건강보험심사평가원 요양급여비용 청구자료에 의하면[4], 전체 마취 건 수의 53.9%가 수도권에서 시행되고 있어 마취 요구량 역시 수도권 집중 현상을 보이고 있었다. 대체적으로 수술실 수는 병상 수에 비례하는 바, 국내 전체 병상 수인 788,616개 병상 중 수도권이 차지하는 비중이 39.5%이라는 통계분석 역시 마취수요의 수도권 집중 현상을 반증하고 있다.7) 즉 마취통증의학과 전문의의 수도권 집중 현상은 마취 인력 자체의 지역별 공급의 왜곡 현상이 아니라, 해당 지역의 수요 증가에 따른 이차적인 효과로 인한 것으로 판단된다.
본 연구의 제한점
본 연구에서 가장 큰 제한점은 현재까지 배출된 마취통증의학과 전문의 4,824명 중에 2015년 11월 조사를 통해서 73.7%의 회원정보만 갱신되어 1,077명의 근무/취업 현황은 2007년 조사 결과를 그대로 차용할 수 밖에 없었다는 것이다(231명의 정보는 학회에서 여전히 미파악 상태임).
또한 본 연구의 주요 목적인 수술마취 공급 인력 예측 분석에 국내 활동 전문의 인력을 모두 포함시킨 것에 대한 지적이 있을 수 있다. 실제로 현재 국내 활동 전문의 인력의 14.9%가 통증클리닉 개원을 하고 있고, 기타 수술마취 이외의 업무에 참가하는 수도 상당한 바, 수술마취 인력의 공급 부족의 이유로 이를 일부에서 지적하기도 하였다[2]. 그러나 해당 인력들은 국내 보건의료 수요 및 수가 체계의 변동에 따라 언제든지 즉시 이직이 가능한 양질의 잠재적인 수술마취 인력인 바, 이를 포함하여 분석하는 것이 보다 적절하리라 판단된다.
결론적으로 현재 대한민국의 마취통증의학과 전문의 인력의 지역별 배분 현황은 해당 지역의 수요 증가에 따라 이차적으로 고르게 분포되어 있으며, 현재 국내의 마취통증의학과 전문의 수련 과정을 토대로 향후 10년간 전문의 공급을 예측했을 때 상당히 안정적인 공급 체계를 갖춘 것으로 판단된다(2025년의 경우 현재 국내 활동 전문의 인력의 1.2배가 활동할 것으로 예측됨). 따라서 향후 마취서비스 수요 대비 적정성의 평가를 위해서는 노령 인구 증가에 따른 수술 건 수의 증가, 감시하 전신마취를 포함한 새로운 마취 수요의 증가 등을 반영한 마취 수요 분석에 더욱 집중할 필요가 있으리라 판단된다.
일부에서 마취전문간호사 제도 도입의 근거로 주장하는 국내 마취통증의학과 전문의의 절대적 부족은 그 근거가 부족할 뿐 아니라, 필요 시 전공의 정원 조정을 통한 양질의 수술마취 인력 공급 정책 전환에도 충분한 시간적 여유가 있다고 판단된다. 또한 지역적 편중의 문제는 현재의 마취통증의학과 전문의 양성계획을 바탕으로 전반적인 의료 공급체계에 대한 정책적 고려를 통하여 충분히 해당 문제점을 미리 예측하여 해결할 수 있는 근거를 본 연구에서 제시하였다고 판단된다.
References
Notes
서신일. 전문의료인력 수급정책 방향. J Korean Hops Assoc 2004; 33: 23–30.
이상규, 김지만. 마취 시술 안전성 확보를 위한 현황 파악. 대한마 취통증의학회. 2014.
오영호. 진료지원전문과목 전문의 적정수급과 정책대안. 보건복지 부. 2006.
김세라, 장현숙, 유선주, 박수경, 하범만. 중장기 전문의 수급방향 과 전공의 수련과정 질적 개선 연구. 한국보건산업진흥원. 2002.
대한의사협회 의료정책연구소. 2014 전국회원실태조사보고서. 대한의사협회. 2015.
송건용. 2010년의 의사인력 수급 전망. 한국보건사회연구원. 1994
오영호, 이난희. 병상차원의 적정공급과 효율적인 활용방안. 한국보건사회연구원. 2014.